Что такое рассеянный склероз?
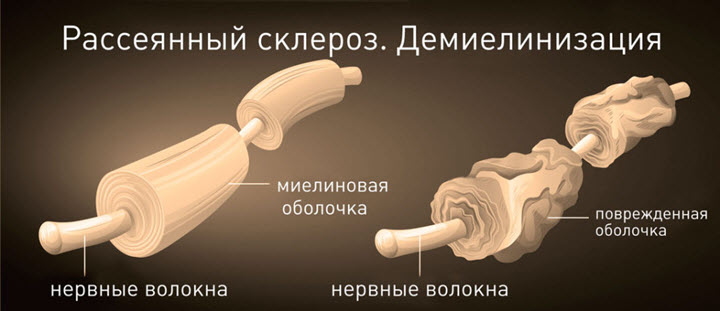
Рассеянный склероз (РС) – это заболевание центральной нервной системы с хроническим течением, характеризующееся разрушением миелиновых волокон и приводящее в конечном итоге к инвалидности. При рассеянном склерозе поражается белое вещество головного и спинного мозга в виде множественных, рассеянных склеротических бляшек, поэтому данное заболевание еще называют многоочаговым.
В группу риска этой патологии чаще входят молодые женщины от двадцати до сорока лет, тем не менее в трети случаев диагностируется рассеянный склероз у мужчин, также расширяются и возрастные границы.
Диагноз рассеянный склероз крайне серьезен, однако его прогноз варьируется в завсимости от формы течения и проводимого лечения. Так что же такое рассеянный склероз, сколько с ним живут? Многих больных интересует вопрос, излечим ли рассеянный склероз?
Содержание
 Причины
Причины

Спорным вопросом является рассеянный склероз и его этиология. До сих пор у него нет четко установленных причин возникновения. Как этиологический фактор рассматриваются перенесенные вирусные заболевания, например, грипп, краснуха, корь. В результате вирусной агрессии образуются белки прионы, замещающие миелиновую оболочку нервного волокна и выступающие в роли антигенов для иммунной системы пациента. Также благодатной почвой для развития рассеянного склероза выступают холодные климатические условия проживания, малоподвижный образ жизни, переносимые по жизни стрессы, операции и травмы, курение, ультрафиолетовое и радиационное излучения.
Патогенез
В основе такой болезни, как рассеянный склероз, лежит аутоиммунный механизм развития, то есть извращенный ответ иммунной системы организма на собственные клетки. В ответ на клеточную активацию макрофагов и Т-хелперов изменяется проницаемость ГЭБ (гематоэнцефалический барьер), через который проходят Т-лимфоциты. Последние способствуют выработке аутоантител, которые атакуют собственные нервные клетки, отвечают за деструкцию миелина и формирование воспалительных очагов белого вещества. Деструктивные изменения миелиновой оболочки препятствуют нормальному проведению нервного импульса, что и обуславливает симптомы рассеянного склероза.
В периоды ремиссии происходит ремиелинизация нервных волокон, которая на МРТ видна в виде зон истончения миелина, в литературе называемых тенями бляшек.
Формы рассеянного склероза
Формы рассеянного склероза диктуют и его клиническую картину, изменяя симптоматику заболевания, сроки возникновения обострений и длительность ремиссий. Диагностика определенной разновидности рассеянного склероза дает право предположить прогноз для пациента и его возможную продолжительность жизни.
Классификация рассеянного склероза по локализации процесса:
- Цереброспинальная форма – статистически чаще диагностируемая – отличается тем, что очаги демиелинизации находятся и в головном, и в спинном мозге уже в начале заболевания.
- Церебральная форма – по локализации процесса подразделяется на мозжечковую, стволовую, глазную и корковую, при которых наблюдается различная симптоматика.
- Спинальная форма – название отражает локализацию поражения в спинном мозге.
Классификация рассеянного склероза по течению:
- Ремиттирующий-рецидивирующий РС (доброкачественный) – при этой разновидности патологии нарастания симптоматики при обострениях нет.
- Вторичный прогрессирующий РС – заболевание развивается по мере обострений.
- Первичный прогрессирующий РС (злокачественный) – прогрессирование симптоматики от начала заболевания вне зависимости от обострений, ранняя инвалидность.
Симптомы
Первые признаки рассеянного склероза неспецифичны и зачастую остаются незамеченными как для пациента, так и для врача. У большинства больных дебют заболевания проявляется симптомами патологии в одной системе, позднее подключаются и другие. На протяжении всего заболевания обострения чередуются с периодами полного или относительного благополучия. К первым признакам рассеянного склероза можно отнести такие симптомы, как нарушение зрения, задержка при мочеиспускании, расстройство координации при ходьбе и даже появление кожного зуда. Стоит остановиться подробнее на возможных симптомах начавшегося рассеянного склероза.

Поражение черепно-мозговых нервов
При поражении зрительного нерва у пациентов возникает ретробульбарный неврит. Его признаками являются:
- Внезапное, периодически возникающее снижение остроты зрения на один глаз;
- Эпизодический туман перед глазами;
- Изменение полей зрения;
- Нарушение цветовосприятия;
- Боль, ощущение инородного тела;
- Светочувствительность;
- Потеря контрастности зрения.
Кроме того, пациент может отмечать периодически возникающие, односторонние, локализованные головные боли. На диагностическом осмотре врач окулист может отменить бледность и отек диска зрительного нерва, изменение нормальной зрачковой реакции на свет. Ретробульбарный неврит – это прямое показание к проведению магнитно-резонансной томографии.
Если поражается глазодвигательный и блоковый нервы, у больных начинается двоение в глазах, при прогрессировании рассеянного склероза возникает опущение века или косоглазие. Также при начинающемся рассеянном склерозе характерным симптомом будет нарушение согласованного движения глаз, когда пациент смотрит вверх и в стороны.
Вовлечение в патологический процесс тройничного и лицевого нервов проявляется нарушением со стороны мимических мышц лица, уменьшением чувствительности кожи лица, склеры и роговицы глаз. Например, опущение одного уголка рта, перекос бровей с одной стороны, несмыкание век, выключение мышц на одной стороне лица.
Поражение мозжечка
К симптомам РС в случае вовлечения мозжечка относятся:
- Эпизоды головокружения;
- Изменение походки;
- Нарушение равновесия;
- Ухудшение почерка;
- Дрожание конечностей;
- Нистагм, то есть спонтанные движения глазных яблок.
Чувствительные нарушения
Пациент с диагнозом рассеянный склероз в начале заболевания будет часто жаловаться на возникновение ничем не вызванных неприятных ощущений на коже и в конечностях. Например, к проявлениям начавшегося заболевания относят чувство покалывания, онемения в ногах и руках, жжение и зуд кожи, ощущение «чужой» конечности, снижение поверхностной и глубокой чувствительности. Правильная диагностика рассеянного склероза базируется на тщательном осмотре неврологом с выявлением всех возможных жалоб.
Тазовые расстройства
РС может дебютировать расстройствами мочеиспускания, и в итоге пациент обращается не к неврологу, а к урологу, что только запутывает врача и усложняет диагностику, а главное, отнимает время. Признаки РС со стороны мочеполовой системы следующие:
- Учащенное мочеиспускание;
- Задержка мочеиспускания;
- Неконтролируемое мочеиспускание;
- Невозможность осуществить мочеиспускание;
- Расстройство эректильной функции у мужчин;
- Нарушение цикла менструаций у женщин.
Двигательные нарушения
Патологические изменения двигательной сферы могут быть самыми разнообразными – от мышечной слабости, проходящей после отдыха, до полной утраты способности выполнить какие-либо действия. Пациент сначала может жаловаться на сложности в выполнении мелкой моторики; внезапную неловкость при исполнении бытовых дел, ранее не вызывавших затруднений; напряженность в мышцах; усиление рефлексов сухожилий. Отдельное внимание обращают на:
- Исчезновение брюшных рефлексов, что диагностируется на неврологическом осмотре;
- Возникновение патологических рефлексов стоп;
- Парезы конечностей;
- Ночные непроизвольные мышечные судороги стоп или ночные крампи.
Когнитивные нарушения
Родственники и коллеги пациента могут заметить изменения в его поведении и умственной сфере. Например, человек стал более эмоционально неустойчив, раздражителен, начал испытывать трудности в выполнении умственной работы, которая раньше их не вызывала, проблемы с запоминанием и воспроизведением информации. Из-за подобных нарушений больным рассеянным склерозом необходима социальная поддержка по жизни.
Диагностика
Как диагностировать рассеянный склероз?
Диагностика рассеянного склероза основывается в первую очередь на анализе клинической картины и инструментальных методах:
- Золотым стандартом является метод МРТ-диагностики рассеянного склероза, на котором визуализируются очаги склероза белого вещества. Рассеянный склероз на МРТ можно увидеть как разбросанные по всему веществу участки просветления – склеротические бляшки. Для оценки степени зрелости очагов демиелинизации проводят МРТ с контрастированием гадолинием.
- В анализе крови у больного отмечается повышенный титр антител к миелину, лейкопения.
- В анализе спинномозговой жидкости присутствуют олигоклональные иммуноглобулины, являющиеся маркерами рассеянного склероза.
- В коагулограмме отмечается гиперкоагуляция.
В широкое употребление вошла диагностическая шкала критериев Макдональда, в основе которой лежит распространенность очагов по месту и времени. Учитывается количество очагов по данным МРТ, число обострений заболевания и обнаружение олигоклональных иммуноглобулинов в спинномозговой жидкости.
Если у пациента присутствуют симптомы рассеянного склероза, но отсутствуют очаги демиелинизации и существенные изменения лабораторных показателей, это не дает права снимать диагноз рассеянный склероз!
Лечение
Как вылечить рассеянный склероз?
Еще десять лет назад такая болезнь, как рассеянный склероз, расценивалась, как приговор, а прогноз жизни для больных составлял не более двадцати пяти лет при благоприятном течении, сейчас анализ научной литературы на вопрос, можно ли вылечить рассеянный склероз, дает положительный ответ.
Подход к лечению больных с диагнозом рассеянный склероз существенно изменился за последние двадцать лет. Сегодня таких пациентов лечат в специализированных медицинских центрах с использованием новых методик лекарственной терапии, за ними регулярно наблюдает невролог, что позволяет больным людям прожить гораздо больший срок.
Чем можно лечить рассеянный склероз?
Используемый сегодняшними врачами перечень лекарственных средств широк. Современные методы лечения рассеянного склероза предполагают обязательное применение следующих групп препаратов и процедур:
- Массивная гормональная пульс-терапия глюкокортикостероидами: «Преднизолоном», «Дексаметазоном», «Метипредом». Это патогенетический вид терапии, потому что ГКС выступают в роли иммуносупрессоров и не дают развиваться процессу аутоиммунного поражения нервных волокон;
- Плазмаферез, чтобы убрать агрессивные аутоантитела из тока крови;
- Цитостатики – «Циклофосфан», «Азатиоприн»;
- Бета-интерфероны для профилактики рецидивов и удлинения периодов ремиссии заболевания;
- Симптоматическая терапия применяется для ликвидации или уменьшения конкретных симптомов:
— Антиоксиданты, аминокислоты, витамины групп Е и В используют для защиты нервной ткани и улучшения её трофики;
— Миорелаксанты применяют для снижения патологического гипертонуса мышц;
— Ноотропы, седативные, транквилизаторы – при депрессиях;
— Противосудорожные;
— «Прозерин», «Галантамин» – с целью нормализации мочеиспускания.
- Иммуномодуляторы при ремиттирующем течении заболевания – «Кладрибин»;
- Моноклональные антитела, образующие комплексы с чужеродными антигенами и обезвреживающие их;
Особого внимания заслуживает лечение рассеянного склероза стволовыми клетками. В современных реалиях это самая эффективная методика лечения, она заключается в пересадке стволовых клеток в ткань белого вещества головного мозга. Стволовые клетки способствуют регенерации нейронов белого вещества, тем самым восстанавливая проводимость нервных волокон.
Таким образом, новые способы диагностики и лечения рассеянного склероза дарят надежду врачу и пациенту, что рассеянный склероз излечим.
Осложнения
Рассеянный склероз, в особенности при агрессивной форме течения, имеет тяжелые для жизни последствия и становится причиной инвалидности. Существуют шкалы инвалидизации (например, шкала EDSS), которые отражают степень тяжести процесса и потребность больного в посторонней помощи и социальной защите. К последствиям рассеянного склероза относят парезы мышц, поражение ЧМН, когнитивные нарушения. Вследствие недостаточной работы дыхательного аппарата у больных развивается застойная пневмония. У тяжело больных, прикованных к постели, возникают пролежни из-за недостаточной трофики тканей. Причиной смерти пациентов при далеко зашедших стадиях недуга становится остановка дыхания и сердечной деятельности.
Профилактика
Профилактика рассеянного склероза, в зависимости от цели, делится на первичную и вторичную. Первичная профилактика сводится к максимальному исключению факторов риска заболевания. Вторичная профилактика рассеянного склероза заключается в снижении риска возникновения рецидивов с помощью медикаментозной терапии и соблюдения рекомендаций по образу жизни. Важно не допускать перегревания больного, исключать любые тепловые процедуры, например, в бане или на солнце, так как это провоцирует прогрессирование заболевания и обострение.
Прогноз
Сколько живут с рассеянным склерозом?
Продолжительность жизни в случае доброкачественного течения заболевания и при планомерном непрерывном лечении составляет, по статистическим данным, около тридцати и более лет. Использование многих современных методик в лечении позволяет добиться стойкой ремиссии и увеличивает срок жизни больных с рассеянным склерозом. При злокачественном течении рассеянного склероза продолжительность жизни составляет в среднем пять лет.
Жизнь с рассеянным склерозом требует строгой дисциплины как от врача, так и от пациента. Необходимо соблюдать все врачебные рекомендации, исключить по возможности факторы риска, соблюдать двигательный режим и диету, чтобы профилактировать обострение и его возможные последствия, и помнить, что заболевание лечится.





